МАММОГРАФИЧЕСКОЕ ИССЛЕДОВАНИЕ
Маммография – один из основных методов обследования молочных желез. Он используется как для диагностики при наличии жалоб (прежде всего, рака молочной железы, а также мастопатии, фиброаденом), так и как скрининговый метод. По своей сути маммография – это рентгеновское исследование (подобное рентгенографии грудной клетки). Для ее проведения используется специальный рентгеновский аппарат – маммограф.
Снимки выполняются в двух проекциях, что позволяет более точно изучить все отделы молочных желез. Маммография – метод, позволяющий выявить рак молочной железы на ранней стадии, даже когда он еще не прощупывается при осмотре.
Обследование должно регулярно выполняться женщинам старше 45-50 лет. При отсутствии жалоб и заболеваний молочных желез первая маммография выполняется после 40 лет. Современные маммографические аппараты позволяют получить изображение высокой четкости с очень хорошим качеством снимков.
Маммография – достаточно безопасное исследование, лучевая нагрузка при нем в несколько раз ниже, чем при обычном рентгене легких.
Двумя самыми лучшими методами ранней диагностики рака молочной железы являются самообследование молочных желез и скрининговая маммография. Но все-таки, предпочтение отдается именно маммографии.
Переход от пленочной маммографии к цифровой может несколько затруднить проведение такого сравнивания. Однако, со временем, когда такой вид маммографии станет более распространенным, сравнение старых и новых снимков будет происходить намного легче, так как врач всегда сможет получить хранящиеся файлы изображений из компьютера в любой момент. Таким образом, если у Вас имеются прошлые снимки маммограмм, то желательно показать их врачу, который сравнит эти снимки с новыми. Этим самым можно снизить вероятность ложноположительных результатов.
С какого возраста необходимо начинать скрининговые маммографии
Исследование, о котором говорится ниже, далеко не самое первое и не самое последнее. Исследователи утверждают, что скрининговые маммографии необходимо начинать не с 40 лет, а с 50 лет. Обсуждаемые рекомендации по поводу начала скрининговых маммографий касаются, естественно, всех женщин. Однако, каждая женщина – это индивидуальный организм. Исследователи выяснили, что каждая четвертая из тысячи женщин могла бы спасти жизнь, если бы маммографии проводились с 40-летнего возраста, а не с 50-летнего
Для таких женщин очень важно начинать ежегодные маммографии с 40 лет
С другой стороны, рак молочной железы реже встречается в возрасте моложе 50 лет. Зачастую течение рака молочной железы у молодых пациенток намного агрессивнее. Ранняя диагностика рака позволяет начать лечение в самом начале процесса, когда оно еще может дать положительный эффект.
Предположения исследователей о проведении скрининговых маммографий после 50 лет, следующие:
- Облучение радиацией, которое само по себе может повысить риск развития рака.
- Ложноположительные результаты, которые лишний раз приводят к стрессовым ситуациям, а также к проведению лишних ненужных методов исследования. Такие ложноположительные результаты чаще встречаются у молодых пациенток.
Мы придерживаемся мнения, что скрининговые маммографии необходимо начинать с 40-летнего возраста. Если же у пациентки имеется высокий риск развития рака молочной железы, семейная предрасположенность либо случаи лучевой терапии в области груди в прошлом, то в таком случае рекомендуется начинать скрининговые маммографии с более раннего возраста.
Не важно, с какого возраста Вы начали скрининговые маммографии, кроме этого метода исследования необходимо регулярно проводить самообследование молочных желез, а также проходить обследование у врача, а при необходимости и такие методы, как УЗИ и МРИ. ЗАПИСЬ на КОНСУЛЬТАЦИЮ и ЛЕЧЕНИЕ — 8 (495) 66-44-315
ЗАПИСЬ на КОНСУЛЬТАЦИЮ и ЛЕЧЕНИЕ — 8 (495) 66-44-315
Определение биологических маркеров
Затем патологоанатом анализирует биологические маркеры (биомаркеры) на поверхности раковых клеток. Эти биологические характеристики позволяют уточнить тип рака и определить наиболее подходящее лечение для пациента.
Определение рецепторов гормонов. Если раковая клетка имеет гормональные рецепторы для эстрогена и/или прогестерона, говорят, что опухольчувствительна к гормонам.window.addEventListener(‘DOMContentLoaded’, function() {jQuery(«document»).ready(function(){ toolTips(‘.tooltip_post_id_custom_f922db23e5be766ecd892a1d6f26c08a’,’чувствительна к гормонам\.’); });});Затем будет предложено соответствующее лечение (гормональная терапия).
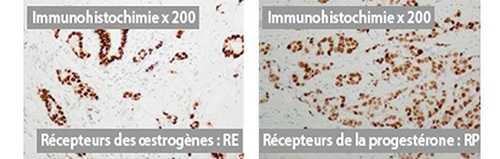
Определение статуса HER2. Этот белок участвует в пролиферации клеток. В случае гиперэкспрессии HER2 (слишком много этого белка на раковых клетках) возможно послеоперационное лечение анти-HER2 (например, трастузумаб, торговое название которого Герцептин, пертузумаб и др.). Это называется «таргетной терапией» », потому что этот препарат действует избирательно на раковые клетки, несущие рецептор.
Как проходит маммографическое исследование?
Многие женщины, которые собираются пройти процедуру диагностики груди, интересуются, как подготовиться к маммографии, чтобы пройти ее с минимальным вредом для здоровья.
READ Какие патологии можно выявить на амниоцентезе?
Противопоказания, препятствующие прохождению рентгеновской маммографии аналогового или цифрового типа:
- беременность;
- период лактации.
Если вы недавно родили ребенка или только готовитесь стать матерью и нуждаетесь в неинвазивном обследовании груди, найдите ту клинику, в которой есть возможность пройти электроимпедансную маммографию.
Видео:
В среднем длительность этой диагностики составляет двадцать минут.
Чаще всего плановую процедуру рентгеновского осмотра груди назначают в шестой – двенадцатый день менструального цикла пациентки, чтобы получить более точные данные, однако срочное маммографическое исследование может проводиться в любое время.
Маммографическая диагностика – безболезненная процедура. Неприятные ощущения, локализующиеся в области груди, могут быть только у тех женщин, которые регулярно страдают от болевых вспышек в области молочных желез.
Подготовка к маммографии включает в себя одно обязательное требование.
Представительницы прекрасного пола, собирающиеся посетить эту процедуру, в день ее проведения не должны использовать никаких ухаживающих средств – антиперспирантов, кремов и т. д.
Тонкая пленка, которой они обволакивают кожу, может перенестись на сканирующие области маммографа и создать затемнения на снимках.
Процедура маммографии проходит следующим образом: врач помещает грудь пациентки на сканирующую поверхность, придавливает ее с помощью специальных пластин, делая более плоской.
Видео:
После команды врача женщине требуется задержать дыхание и не двигаться в течение нескольких секунд.
Процедура сканирования проходит в нескольких проекциях: верхних, нижних, боковых. Каждая молочная железа исследуется отдельно.
Лечение рака молочной железы
Схема лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии
Берется во внимание и общее состояние пациента. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения, то шанс полностью вылечить рак груди является весьма высоким
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли молочной железы, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.

Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения, продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В клиниках «Евроонко» для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае применяют гормональную терапию. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление. На сегодняшний день всё шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль молочной железы и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют отдельно или в комбинации с другими методами лечения.
Виды опухолей груди
Доброкачественные опухоли груди обычно не представляют угрозы для жизни, однако они могут вызывать дискомфорт и требовать лечения. Некоторые из наиболее распространенных доброкачественных опухолей груди включают:
- Фиброаденомы: эти опухоли обычно образуются из железистой и соединительной ткани груди и чаще всего встречаются у молодых женщин. Они могут быть ощутимыми и проявляться как небольшие комки в груди.
- Цисты: это полые мешочки, наполненные жидкостью. Они могут быть причиной боли и дискомфорта в груди.
- Папилломы: это редкие опухоли, которые обычно развиваются в молочных протоках груди. Они могут вызывать выделения из соска и иногда могут быть злокачественными.
Злокачественные опухоли груди, или рак груди, являются серьезным заболеванием и требуют немедленного лечения. Существует несколько видов рака груди, включая:
- Дуктальный рак: это самый распространенный тип рака груди, который начинается в молочных протоках.
- Лобулярный рак: этот тип рака начинается в лобулярных единицах груди, которые ответственны за производство молока.
- Воспалительный рак: это редкий и агрессивный тип рака, который вызывает воспаление груди и быстро распространяется.
- Трипл-негативный рак: этот тип рака характеризуется отсутствием трех рецепторов — эстрогена, прогестерона и HER2. Он часто проявляется у молодых женщин и имеет более плохой прогноз.
Определение типа опухоли груди играет важную роль в распознавании и лечении болезни
Поэтому важно проводить регулярные обследования и обращаться к врачу при возникновении каких-либо изменений в груди
Что такое ACR тип c маммографии?
ACR тип c маммографии — это один из классификационных критериев американской коллегии радиологов (American College of Radiology), используемый для оценки результатов маммографии. Он помогает врачам категоризировать результаты скрининговой и диагностической маммографии и определить наличие или отсутствие патологических изменений в груди.
Классификация ACR типа c включает следующие категории:
- Категория 0: Дополнительное изображение требуется для окончательной оценки. Это может включать дополнительные проекции или специальные маммографические техники.
- Категория 1: Нормальные результаты, без признаков патологии.
- Категория 2: Нормальные результаты, но есть факторы, которые требуют повторного обследования в ближайшей перспективе (например, сравнение с предыдущими изображениями или повышенный риск рака груди).
- Категория 3: Вероятное доброкачественное изменение, требующее 6-месячного контроля.
- Категория 4: Существует подозрение на рак груди, требуется дополнительная диагностика (например, биопсия).
- Категория 5: Наиболее вероятно злокачественное изменение, требуется дополнительная диагностика.
ACR тип c маммографии помогает унифицировать и стандартизировать оценку результатов маммографии, что способствует более точной и достоверной диагностике рака груди и других изменений в груди.
Таблица: Классификация ACR типа c маммографии
Категория
Описание
Дополнительное изображение требуется для окончательной оценки
1
Нормальные результаты, без признаков патологии
2
Нормальные результаты, но есть факторы требующие повторного обследования
3
Вероятное доброкачественное изменение, требующее 6-месячного контроля
4
Подозрение на рак груди, требуется дополнительная диагностика
5
Наиболее вероятное злокачественное изменение, требуется дополнительная диагностика
Рентгеновский вид исследования
Первые маммографии, которые проводились с использованием рентгеновского излучения, были пленочными. Эта процедура является классической и наносит организму пациенток наибольший вред.
Если у вас есть возможность, откажитесь от прохождения пленочной маммографии и подберите для себя наиболее безопасный и результативный метод обследования.
Пленочные снимки молочных желез, которые делают во время этой процедуры, малоинформативны и могут показать лишь только наличие проблем, но не их вид и характеристики.
Второй вид рентгеновской маммографии, который наиболее популярен в наше время – цифровое обследование. Оно проходит с использованием уникального маммографа.
Снимки, полученные в ходе этой процедуры, оцифровываются и выводятся на монитор врача, проводящего обследование. Эти изображения можно распечатать на бумаге или хранить на цифровых носителях.
Фото:
Цифровая маммография – более точная процедура, по сравнению с аналоговой. Данные, полученные в ходе этой диагностики, позволяют с большей уверенностью поставить тот или иной диагноз, выявить доброкачественные новообразования или патогенные опухоли.
Кроме того, цифровая маммография оказывает меньший вред на здоровье пациенток, проходящих это обследование.
В основе цифровой маммографии лежит принцип преобразования рентгеновского излучения в цифровые сигналы.
Использование этой методики позволяет делать сканирование послойно, в нескольких проекциях, и затем объединять их с помощью компьютерного оборудования. Цифровая маммография предполагает автоматизированный анализ полученных данных.
Преимущества цифровой маммографии:
- возможность корректировки яркости и контрастности изображения, применения прицельного увеличения;
- качественные снимки;
- низкая доля лучевой нагрузки;
- обнаружение даже самых маленьких очагов патологий;
- цифровое архивирование данных;
- неограниченное количество копий снимка при записи на цифровые носители.
Цифровая маммография – возможность определить верную клиническую картину состояния молочных желез пациенток с минимальным вредом для их здоровья.
Маммография cтоимость
| № | Фото врача | ФИО врача | Стоимость | Рейтинг |
|---|---|---|---|---|
| 1 |
Клаудия Гербер-Шэфер Врач онколог, |
от р. | ||
| 2 |
Москалева Лариса Ивановна Врач онколог, Кандидат наук, Высшая категория |
от 1800 р. | ||
| 3 |
Афанасьев Максим Станиславович Онколог-гинеколог, Доктор наук, Категория неизвестна |
от 6500 р. | ||
| 4 |
Андрианов Олег Викторович Врач онколог, Кандидат наук, Высшая категория |
от 3000 р. | ||
| 5 |
Кирсанов Владислав Юрьевич Врач онколог, Кандидат наук, Высшая категория |
от 2300 р. | ||
| 6 |
Шурыгина Галина Викторовна Врач онколог, Степень неизвестна, 2 категория |
от 1600 р. | ||
| 7 |
Жмаева Елена Михайловна Врач онколог, Кандидат наук, Категория неизвестна |
от 2590 р. | ||
| 8 |
Тазина Юлия Андреевна Врач онколог, Кандидат наук, Без категории |
от 2500 р. | ||
| 9 |
Байчоров Аслан Борисович Врач онколог, Без степени, Без категории |
от 1500 р. | ||
| 10 |
Новиков Дмитрий Владимирович Врач онколог, Без степени, Без категории |
от 2190 р. | ||
| 11 |
Портной Сергей Михайлович Врач онколог, Профессор, Высшая категория |
от 5150 р. | ||
| 12 |
Братик Александр Владимирович Врач онколог, Доктор наук, Высшая категория |
от 3000 р. | ||
| 13 |
Бубнова Полина Евстафьевна Врач онколог, Степень неизвестна, Высшая категория |
от 1750 р. | ||
| 14 |
Евдокимов Вадим Викторович Врач онколог, Профессор, Высшая категория |
от 4000 р. | ||
| 15 |
Зорина Елена Юрьевна Врач онколог, Степень неизвестна, Высшая категория |
от 3900 р. | ||
| 16 |
Чернова Марина Владимировна Врач онколог, Степень неизвестна, Высшая категория |
от 1650 р. | ||
| 17 |
Погосов Аркадий Геннадьевич Врач онколог, Кандидат наук, Категория неизвестна |
от 2000 р. | ||
| 18 |
Кварацхелиа Леван Леонидович Врач онколог, Степень неизвестна, Категория неизвестна |
от 2000 р. | ||
| 19 |
Войцеховский Александр Александрович Врач онколог, Степень неизвестна, Категория неизвестна |
от 1700 р. | ||
| 20 |
Тарба Мурат Эдуардович Врач онколог, Степень неизвестна, Категория неизвестна |
от 1700 р. |
Виды маммографии
Выделяют два вида маммографии:
-
Аналоговая: рентгенографическое изображение выводится на пленку. На ней отображаются светлые участки и зоны затемнения. Точность такого метода сравнительно ниже, а работать с изображением, отправлять его и сохранять в электронном виде невозможно.
-
Цифровая: более современный способ, при котором изображение тканей появляется в цифровом формате на мониторе компьютера. Можно копировать, отправлять изображение, с помощью программ увеличивать подозрительные участки и изучать их более детально. Цифровая маммография характеризуется меньшей лучевой нагрузкой и более высокой точностью картинки.
Что такое ACR тип C маммография?
ACR тип C маммография – это один из классификационных критериев, используемых при оценке маммографических снимков в рамках программы оценки качества изображений, разработанной Американским Колледжем Радиологов (ACR).
Маммография – это метод обследования молочных желез с использованием рентгеновского излучения. Она является наиболее эффективным способом обнаружения ранних стадий рака молочной железы, когда он ещё не проявляется симптомами.
ACR тип C маммография относится к классу категорий, которые описывают внешний вид снимков и позволяют оценить их качество. Категория C обозначает снимок с неопределенными признаками патологии. Это значит, что на снимке могут быть видны некоторые изменения или аномалии, но их природа не ясна и требуется дополнительное обследование или повторная маммография для получения более точных данных.
ACR тип C маммография не является диагнозом рака молочной железы, но это информация, которая может указывать на наличие потенциальной патологии и требовать дальнейшего исследования.
Почему это важно?
Оценка маммографических снимков с помощью классификации ACR тип C имеет важное значение для обеспечения высокого качества диагностики рака молочной железы. Четкое определение категории C позволяет выделить группу пациентов, у которых есть высокий риск развития рака или других заболеваний молочных желез
Получение ACR типа C может быть результатом нескольких факторов, таких как: наличие неоднозначных изменений на снимке, отсутствие полной информации о предыдущей маммографии или необходимость проведения дополнительных исследований.
Если пациенту назначена ACR тип C маммография, врач может рекомендовать проведение дополнительных обследований, таких как ультразвуковое исследование или биопсия, чтобы более точно определить природу изменений и принять решение о дальнейшем лечении или наблюдении.
Своевременное выявление рака молочной железы с помощью ACR типа C маммографии позволяет начать лечение на ранних стадиях заболевания, что увеличивает шансы на выживаемость и успешное выздоровление.
Ограничения и нюансы использования ACR типа c маммографии
ACR (American College of Radiology) тип с маммографии — это система классификации образований в молочной железе. Однако, несмотря на свою полезность, она имеет некоторые ограничения и нюансы, которые следует учитывать при диагностике рака груди.
- Невозможность дифференцировать опухоли: ACR тип c маммографии позволяет выделить группу, которая содержит все образования с подозрением на злокачественную опухоль. Однако, эта система не дифференцирует между различными типами рака груди. Для точного определения типа опухоли может потребоваться дополнительное обследование, такое как биопсия.
- Недостаточная чувствительность: ACR тип c маммографии имеет низкую чувствительность в обнаружении небольших опухолей, особенно у женщин с плотной тканью груди. В таких случаях может потребоваться ультразвуковое исследование или магнитно-резонансная томография для более точного выявления рака груди.
- Субъективность интерпретации: Оценка маммограммы и определение ACR типа c требует определенного уровня опыта и квалификации у радиолога. Интерпретация маммографических изображений может быть субъективной и различаться в зависимости от индивидуального восприятия и опыта радиолога.
- Ложноотрицательные и ложноположительные результаты: ACR тип c маммографии не является идеальным инструментом для диагностики рака груди. Он может давать как ложноотрицательные, так и ложноположительные результаты. Ложноотрицательные результаты могут возникнуть, когда маммограмма не обнаруживает существующую опухоль. Ложноположительные результаты могут возникать из-за обнаружения неопасных образований, которые оказываются не раковыми.
Преимущества и недостатки ACR типа c маммографии:
Преимущества
Недостатки
- Систематизация и стандартизация классификации образований в молочной железе
- Возможность определения подозрительных опухолей на маммограмме
- Позволяет быстро выделить группу с подозрениями на рак груди
- Не дифференцирует между различными типами рака груди
- Низкая чувствительность в обнаружении небольших опухолей
- Субъективность интерпретации маммограммы
- Возможность ложноотрицательных и ложноположительных результатов
В целом, использование ACR типа c маммографии является полезным инструментом в диагностике рака груди, однако для более точного определения типа опухоли и обнаружения небольших опухолей могут потребоваться дополнительные исследования.
Что может показать маммография?
Ранняя диагностика рака молочных желез с помощью маммографии — это шанс женщины победить болезнь, сохранив при этом грудь!
Диагностика изменений в тканях молочных желез помогает обнаружить узлы, уплотнения, изменения кожи и подкожной клетчатки, доброкачественные и злокачественные опухоли, проанализировать их структуру, форму, размер, расположение.
Изучением, профилактикой и лечением заболеваний молочной железы занимается такой раздел медицины, как маммология.
Доброкачественные опухоли молочных желез
Доброкачественные опухоли отличают четкие границы, плотность у них та же или ниже, чем у молочных желез.
С помощью маммографии можно выявить кисту, которая является полостью с жидкостью. Также киста, при которой закупоривается проток сальной железы, называется атеромой. Так как с помощью рентгена часто нельзя дифференцировать кисту и похожую опухоль, для постановки точного диагноза проводятся дополнительные обследования.
Примерно в 9% случаев среди узловых образований молочных желез встречается липома. Истинная липома состоит из зрелой жировой ткани, окруженной капсулой.
У женщин моложе 35 лет чаще всего обнаруживают такую патологию молочных желез, как фиброаденома. Большинство таких образований меньше 2-3 см в диаметре, но бывают и гигантские фиброаденомы до 6 см.
В период беременности и лактации у женщины может образоваться доброкачественная жировая киста, так называемая галактоцеле.
В результате воспаления, травмы или хирургического вмешательства иногда развивается жировой некроз, или олеогранулема (очаговое омертвление жировой ткани).
Маммография также позволяет выявить кальцинаты в молочной железе (участки отложения солей кальция). Возникновение даже небольших очагов может указывать на начало онкологического процесса. Для уточнения диагноза могут потребоваться дополнительное УЗИ и пункция с цитологическим или гистологическим исследованием.
Особый интерес представляют диффузные кистозно-фиброзные мастопатии, так как они могут стать фоном для развития рака молочной железы. Фиброзно-кистозная мастопатия – это группа заболеваний молочной железы, которая часто встречается у женщин и характеризуется изменениями и нарушениями в ткани молочных желез.
Неспецифические заболевания молочной железы (мастит)
Различают острые и хронические маститы. В большинстве случаев острый мастит развивается в период лактации (лактационный мастит). Патология возникает из-за проникновения инфекции в ткань молочных желез через поврежденный сосок или ареолу. У пациентки в анамнезе отмечаются нагрубание и болезненность молочных желез, повышение температуры тела, гиперемию кожи, болезненный инфильтрат. Эта форма мастита хорошо визуализируется при ультразвуковом исследовании.
Если вы и раньше делали маммографию, то результат исследования необходимо показать врачу — так он сможет при наличии изменений отследить их динамику.
Злокачественные опухоли молочных желез
Маммографию необходимо проходить, чтобы в случае чего вовремя обнаружить рак молочных желез. Выделяют протоковый рак, дольковый рак и рак соска, или болезнь Педжета. Основной маммографический признак внутрипротокового рака – наличие микрокальцинатов.
Сосочковый рак, локализованный в крупных протоках, может проявляться на маммограммах сгрупированными микрокальцинатами. Клинически примерно в 20% случаев проявляется кровянистыми выделениями из соска.
Инвазивный рак молочной железы развивается из внутрипротокового неинвазивного рака. Это значит, что опухоль может разрастаться в соседние ткани. Чаще всего встречается инфильтрующий протоковый рак (протоковая карцинома). Реже – дольковая карцинома, она развивается из долек в молочной железы, которые в период лактации продуцируют молоко.
Маммография может быть назначена и мужчине при гинекомастии – неестественном увеличении грудных желез по женскому типу. Причем у мужчин встречается даже рак молочной железы, но очень редко.
Современная маммография
Три последние научные достижения в области цифровых технологий позволяют вывести маммографию на один из самых эффективных способов визуальной диагностики патологий молочных желез у женщин. При использовании этого метода на первый план выходят ряд моментов.
Цифровая маммография — система, при которой рентгеновская пленка заменяется электроникой, преобразующей результаты рентгеновских лучей в полномерную картину структуры молочной железы. Эти системы аналогичны тем, которые находятся в цифровых камерах, и их эффективность позволяет получать более качественные снимки с применением более низкой дозы радиации. Первичные данные передаются в компьютер для рассмотрения рентгенологом и для длительного хранения.
Компьютерные автоматизированные системы поиска оцифрованных изображений осуществляют разведку аномальных зон плотности в молочных железах, их массы, уровня кальцификации, что может указывать на наличие рака. Система подчеркивает эти области на изображениях, предупреждая рентгенолога о том, что нужно тщательнее оценивать эту область.
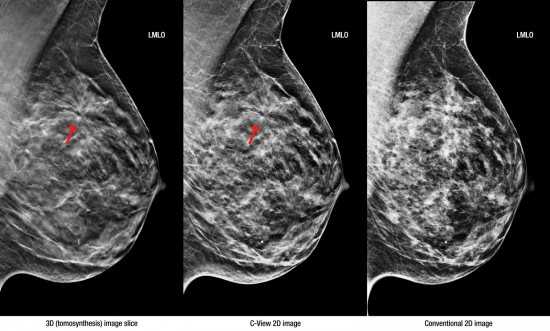
Томосинтез молочных желез, также называемый трехмерной визуализацией молочных желез, поддерживается в маммографии. В основе метода лежит перемещение рентгенографической трубки по дуге над грудью во время экспозиции. Это создает ряд отдельных снимков, которые позже система объединяет в одно 3D-изображение. Такой подход также активно применяется в компьютерной томографии.




























